Vivir con el riesgo a enfermarse
Hace más de 140 días que el personal de salud trabaja con cansancio y estrés crónico. Mientras intentan salvar vidas con el riesgo de contagiarse, se conforman con que sus seres queridos estén seguros en casa.
¿Estuvo aquí todo este tiempo?− le pregunta una enfermera a Lyudmilla Ignatenko.
− Nadie me dijo que debía irme.
− Aquí no está segura.
− Es mi esposo.
− Ya no más, ahora es algo peligroso para usted,
¿entiende? Váyase a casa.
− No quiero que muera solo.
− Quédese del otro lado del plástico.
En esta escena −basada en hechos reales− de la miniserie sobre el accidente de Chernóbil, Lyudmilla Ignatenko conversa con una enfermera que le advierte sobre los riesgos de acercarse a los pacientes contaminados. Pero Lyudmilla está determinada a permanecer todo el tiempo que pueda al lado de su esposo, Vasili, y logra desobedecer las medidas sanitarias para ingresar al hospital.
Vasili era comandante del departamento de la Segunda Estación de Bomberos Paramilitares, pero resultó gravemente herido tras participar en la extinción del incendio que se desató en la planta nuclear la noche del 25 de abril de 1986. Su historia, desde el momento de la explosión hasta su muerte, está descrita en el libro Voces de Chernóbil, de Svetlana Alexiévich. Aunque pasaron 34 años de uno de los accidentes más importantes del mundo, el tiempo vuelve a ubicar a los médicos y científicos entre los indispensables de nuestra historia.
En febrero, el personal sanitario del Instituto Nacional de Enfermedades Respiratorias y del Ambiente (Ineram) comenzó a dar cursos y capacitaciones para sistematizar el esquema de trabajo y tomar las medidas de bioseguridad para cuando reciban a su primer infectado con covid. Hasta hoy, en la Unidad de Cuidados Intensivos (UCI) recibieron a 12 pacientes positivos y no tuvieron a ningún médico contagiado.
“Hay una protección extrema. El trabajo de cada personal es de tres a cinco horas dentro de la sala. El desvestido es mucho más importante que el vestido, porque ahí corremos el riesgo de traer un virus e infecciones. Cuando salgo a una zona segura, alguien me tiene que controlar. Recién a partir de ahí estoy más tranquilo, pero siempre debemos estar ceñidos a las recomendaciones: uso de mascarillas, distanciamiento social y lavado de manos frecuente”, relata Alberto Ortiz, jefe de la Unidad de Cuidados Intensivos del Ineram.
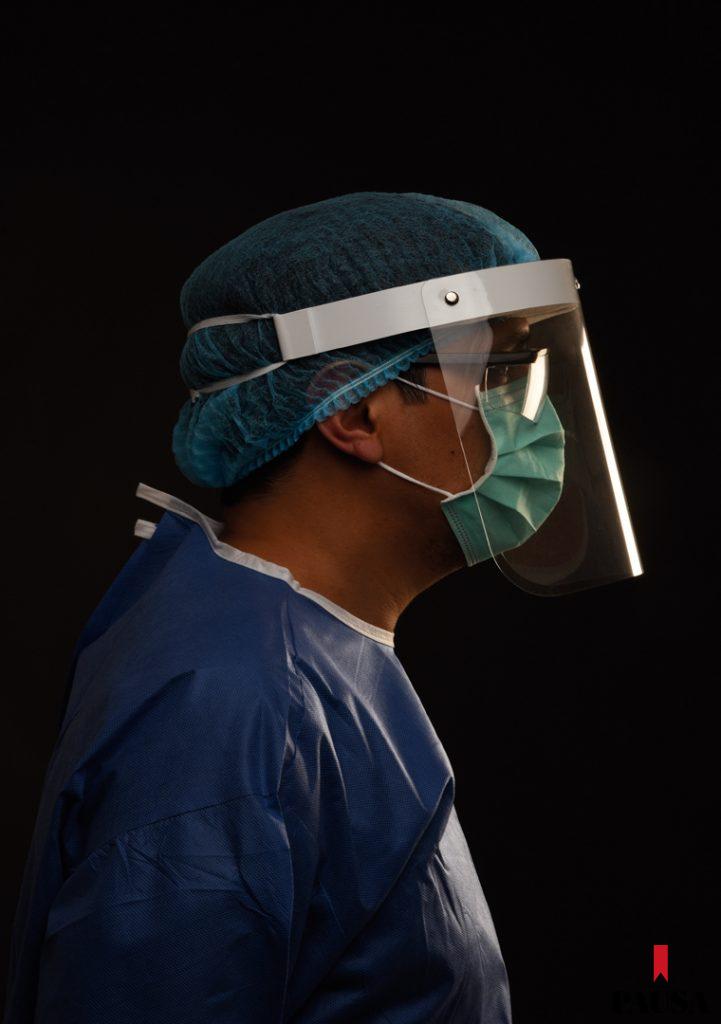
Como muchos profesionales de la salud, Ortiz trabaja en varios hospitales y tiene que llevar la misma práctica de cuidado a cada uno de esos espacios. En la guardia pasan 12 horas entre compañeros, colegas y enfermeros. Ese tiempo de convivencia, según explica, hace que sean como una familia y se cuiden entre todos. “Esa es la premisa que nosotros aquí impartimos. Entramos en equipo, vemos los pacientes y salimos en equipo”, cuenta. Pero los médicos también tienen sus propios seres queridos y su seguridad es uno de los temas que más les preocupan.
Miki Watanabe es emergentóloga pediatra del Hospital de Niños Acosta Ñu. Vive con su esposo y su hijita de ocho años. Recuerda que, al principio, cuando tuvieron que reorganizar la emergencia y preparar el protocolo, sentía que llevaba el trabajo a la casa, más que de costumbre, y eso la agobiaba. Como Miki no podía parar, su marido se tomó una semana de vacaciones, asumió varias tareas del hogar y acompañó a su hija en las clases a distancia.
“Al inicio estábamos muy asustados. Volver a organizar nuestra sala nos agitó mucho y, otra vez, con el temor a contagiarnos. Acá en el Acosta Ñu seguimos directrices, con la doctora Viviana a la cabeza. Particularmente, estoy también en IPS central y ahí como somos cuatro emergentólogos que iniciamos desde diciembre, también tomamos la posta de la organización en la urgencia”, describe. Comenzaron a atender a pacientes respiratorios en el Ingavi, y los no respiratorios, en la central de IPS.
Que Paraguay haya retrasado el nivel de contagios al principio permitió que muchos hospitales tomaran decisiones organizacionales con más tiempo y comenzaran a capacitar al personal. Algunos, como el Hospital de Niños de Acosta Ñu, antes de que el covid tuviera circulación a nivel país, estudiaron y se prepararon con simulaciones. Se consiguieron equipos, por más que siempre esté la incertidumbre de hasta cuándo iban a alcanzar, por todas las dificultades que significó la compra.

La pandemia venía con la historia del fuerte compromiso de ataque de la enfermedad a los profesionales de la salud; eso generaba toda una situación de estrés y tensión. Pío Alfieri, director del Hospital Acosta Ñu, cuenta que al principio tenían miedo por los desbordes que generó la enfermedad en Italia, Francia y España. Pero después se demostró que, evidentemente, esas fueron situaciones excepcionales que se dieron en algunos países porque no conocían la tasa de ataque, mortalidad ni reproducción de enfermos.
“El equipo estudió todo lo que es protección personal; nos dedicamos a leer y revisar la calidad en los equipos. Hasta ahora tuvimos nueve casos (de covid) y ningún miembro del hospital se contagió. También nos dimos cuenta de que el principal problema no es en el grupo etario de pediatría, sino en los adultos. Eso también genera tranquilidad institucional. Pero sigue el miedo, sin ninguna duda. Fueron impactantes las primeras noticias de la pandemia, hasta ahora siguen impactando en el estado de ánimo y afectivo del personal”, señala Alfieri.
El estrés, la segunda pandemia
El modelo de las familias compuestas por, al menos, un médico o médica, hace aproximadamente cuatro meses tiene una nueva prioridad: la atención centrada en la comunidad. La principal preocupación del personal de blanco sobre los hospitales es su capacidad de absorber el incremento repentino de pacientes. Pero a esto se le suma la prevención del contagio entre los trabajadores de la salud y su gente querida.
A medida que el número de casos positivos va en aumento, los médicos se las ingenian para convertirse en administradores celosos de sus equipos de protección, en los hospitales, y en padres y madres responsables de sus hijos, en sus casas. Este desafío bifronte es el que a veces parece pasar desapercibido cuando se piensa en los esfuerzos del personal de salud. No solo existe un alejamiento de cualquier otro tipo de conflicto que no tenga que ver con el covid, sino que experimentan el estrés y el riesgo de la crisis antes que nadie.
En algún punto, es como si se sintieran solos. Y, paradójicamente, ahora que la curva de contagios comienza a repuntar, el comportamiento social tiende a la reducción de las prácticas de aislamiento. El estado de alerta al que están expuestos los médicos, médicas, enfermeros y administrativos los envuelve en un mismo manto de emergencia. Pero parece que todavía la sociedad no lo percibe o que cada vez lo siente menos.
La brecha discursiva entre los médicos y el público, gracias a los enormes esfuerzos que se hicieron desde las instituciones para difundir la información, parece haberse cerrado un poco con el auge del coronavirus. Sin embargo, aunque la comunidad alcanzó ciertas expectativas del Ministerio de Salud del “modo covid de vivir”, el tiempo hizo su parte y se inició un periodo de trivialización a la exposición real. Esto contrasta con las actitudes del personal de salud en las instituciones hospitalarias, que normalizaron prácticas de extrema protección y cuidado.
A medida que el número de casos positivos va en aumento, los médicos se las ingenian para convertirse en administradores celosos de sus equipos de protección, en los hospitales, y en padres y madres responsables de sus hijos, en sus casas.
Marcelo Pederzani, jefe de Urgencias del Hospital de Clínicas, explicó que estamos en un periodo en el que las enfermedades respiratorias son muy frecuentes y que uno no puede saber si son o no pacientes con covid hasta que se les haga el test. “Creo que en esta situación está aumentado el riesgo del personal de salud. Cualquier persona que tenga una pequeña gripe puede ser una positiva y solo está empezando el cuadro”, apunta.
Se toman todos los recaudos, incluso, enfatiza, de forma exagerada. Aíslan a los pacientes que tienen algún síntoma respiratorio aunque sea leve y lo examina un médico totalmente vestido. “Eso produce un estrés en el personal. Si bien las condiciones están dadas para la protección, según los planteamientos del Ministerio y de la Organización Mundial de la Salud, implica un trabajo que no hacíamos antes: andar vestidos, no tocar nada, no tener contactos; todo esto hace que el trabajo sea más técnico. Estamos pensando todo el día: ‘¿Será que me voy a contagiar? ¿Estoy haciéndolo bien?’”, reflexiona Pederzani.
Volver a casa
En las emergencias hay muchas personas jóvenes. La mayoría, refiere el jefe de Urgencisa en Clínicas, está en una franja etaria entre los 20 y los 40 años, son de bajo riesgo. Pero también tienen hijos pequeños y, si bien la enfermedad no parece ser grave en niños, temen contagiarlos. Lo mismo ocurre con las preocupaciones con respecto a los adultos mayores que son, a menudo, sus padres o abuelos.

Pederzani vive con su esposa y sus dos hijos, uno de seis y otro de nueve años. Estaba acostumbrado a llegar a la casa y que lo reciban con un abrazo. Pero desde que comenzó la pandemia, debe someterse a todo un ritual de desinfección antes de recibir el cariño de sus hijos. Cuando termina su jornada laboral, se saca la ropa, se baña, se pone ropa limpia y se traslada a su hogar. Cuando llega, se saca la vestimenta, se vuelve a duchar, se viste de nuevo y recién ahí puede saludarlos.
“Hace al menos 100 días que no veo a mis padres. Son personas mayores y el riesgo es demasiado alto. Por eso preferimos extrañarnos y vernos por videollamadas antes que ponerlos en peligro. Mi hija me dijo una vez: ‘Yo no hice nada y estoy presa en casa’. Entienden lo que pasa, que es fundamental para que el virus no se propague, que no salgan de casa, que no veamos a sus abuelos, a quienes ellos extrañan”, manifiesta.
Laura Morilla es emergentóloga pediatra del Acosta Ñu, y recuerda cómo fueron esos primeros tiempos de estudio y preparación con su marido dentro del hogar. “Nos pasábamos leyendo los fines de semana, buscando informaciones. No nos dábamos cuenta de que mi hijo, pobrecito, escuchaba todo del otro lado. Entonces, sin saber mucho, lo único que él entendía de esto era la palabra ‘muerte’. Empezó a tener una fobia bastante importante”, sostiene.
“Entramos en pánico los dos y le metimos en ese estado a nuestro hijo también. Hoy es un modo de vivir covid, pero cuando empezamos realmente pienso que el más afectado fue mi niño. Que le tengo que poner alcohol a todo lo que hay, que no puedo salir afuera. Su papá incluso le decía: ‘Te llevo al parque ahora’. Él contestaba: ‘No, no puedo salir afuera porque me voy a enfermar’. A los niños les afecta muchísimo el encierro, ellos deberían estar sueltos, jugando y compartiendo con chicos de su edad”, comenta Morilla.

A Miki también le pasa que desde que aumentaron sus horas de trabajo, su hijita siente más su ausencia. Lo que le preocupa es su salud, porque siente que está más expuesta a las pantallas que antes. “Un día le sangró la encía porque se le cayó el diente, y me dijo: ‘Mami, ¿yo voy a morir?’. Le dije: ‘Claro que no, ¡por eso no te vas a morir!’. Pero ese era solo un motivo para mencionar ese temor. En ese periodo hablamos de la muerte, de Dios, de la fe y por más que tenga ocho años, creo que también siente un impacto, cambió todo su ambiente, cómo nos manejamos”, expresa.
Es probable que los niños adopten mejor las medidas de higiene que los adultos, porque es tan grande la carencia que sienten ahora que harían lo posible por regresar a la vida que tenían.
Laura Morilla, emergentóloga del Hospital de Niños Acosta Ñu
Alfieri considera que el aislamiento social y familiar es lo más duro para los chicos. En los que tienen mayor grado de consciencia, a partir de los cinco o seis años, el escuchar todo el día ese bombardeo de forma catastrófica en los medios de comunicación genera nuevos comportamientos en los consultorios: ataques de pánico en niños chiquitos o la presentación de síntomas diversos que no configuran ningún cuadro clínico.
“Les duele la cabeza, la espalda, sienten el latido del corazón, síntomas vagos que denotan que el chico lo que pide es hablar del tema. Esta es la primera pandemia mundial de afectación extensa en muchos países donde están presentes los medios de forma tan importante en los hogares, como la televisión y las redes sociales. Escuchar todo el día ese bombardeo hace que los chicos, los escolares incluso, claramente se angustien”, expone el médico pediatra.
Para Morilla, es probable que los niños adopten mejor las medidas de higiene que los adultos, porque es tan grande la carencia que sienten ahora que harían lo posible por regresar a la vida que tenían. “Ellos absorben todo lo que hay y son los más disciplinados si uno les enseña ciertas cosas. Los hábitos de higiene son lo más importantes, porque es una forma de vivir. Entonces, si vos les decís: ‘Tenés que lavarte las manos de cierta forma en tal situación’, y les orientás en el uso correcto del tapabocas; si les explicás que hay una nueva forma de vivir, quizás lo hagan mejor que un adulto”, refiere.
Partir sin despedirse
Alberto Ortiz es jefe de la Unidad de Cuidados Intensivos del Ineram y se acuerda bien del primer positivo de covid que atendió. Los médicos de la UCI hacía tiempo que se preparaban para ese momento. Cuando recibieron al paciente, estaba despierto. Le hablaron y le explicaron que respiraba muy mal, que iban a sedarlo e intubarlo. Aceptó y lo comunicaron con sus familiares por teléfono. Poco después estaba mejor.
Evolucionó bien al comienzo, pero después hizo un evento cardiovascular y falleció. Sus familiares estaban en el exterior del país. “Hubo un pesar muy grande a nivel de todo el equipo por no cumplir con lo que le prometimos a esa persona. Eso provoca desazón entre nosotros, porque, haciendo todo lo correcto, no pudimos salvarlo. Pero de eso hay que reponerse y seguir adelante”, recuerda Ortiz.
Trabajar en la UCI es uno de los desafíos más grandes en este contexto. Si un paciente enfermo ingresa un domingo, el familiar se despide y tiene que ponerse en cuarentena por sospecha de covid. Si alguien se interna 10 días y fallece, se lo coloca en una bolsa, se lo limpia, se lo desinfecta y se lo lleva directamente al cementerio. Su familiar no lo ve nunca más.

En el Ineram se hacen controles de rutina y, si estuvieron expuestos a algún contacto con pacientes covid positivo, se hacen controles extra. Hasta el momento, todos dieron negativo y eso tranquiliza al personal de salud porque ven que las medidas que toman cumplen su función. La inquietud de los médicos es la misma en los hospitales: ¿Será que va a llegar el momento en que el sistema sanitario colapse?
A pesar de las frustraciones que atraviesan a diario los trabajadores y trabajadoras de la salud, también viven situaciones que emocionan. “Es una sensación de alivio enorme para nosotros cuando despertamos a un paciente que está con un respirador, una sonda, 10 monitores, bombas de infusión, sonidos de alarma. Que nos mire sin reconocernos y nos dé un pulgar para arriba. Ese gesto nos paga el día; que al sacarle el respirador nos diga: ‘Estoy bien, gracias’, no tiene precio”, concluye Ortiz.





Sin Comentarios